Происходит угрожающее увеличение СД 2 среди лиц молодого возраста, что по мнению экспертов в области сахарного диабета и будет главной проблемой в течении данного заболевания в следующем десятилетии. Прогнозируется. что к 2050 году численность детей с СД 2 типа вырастет в 4 раза.
Сахарный диабет 2 типа (СД2) у молодых, все чаще выявляют у детей, в связи с признаками инсулинорезистентности, β-клеточной дисфункции и относительной недостаточностью инсулина, но отсутствием связанных с диабетом иммунных маркеров.
Наибольшая распространенность среди небелых Европейского происхождения, например, черного африканского происхождения, родом из Северной Америки, латиноамериканцев (особенно мексиканцев), Азиатского, Южно-Азиатского (Индийский полуостров), и уроженцев островов Тихого океана. В США: только 6% среди неиспаноязычных белых и 22% среди испаноговорящих, 33% для негров, 40% для азиатов/жителей островов Тихого океана, и 76% для коренных американцев. В Гонконге, >90% молодых имеют СД2, в Тайване-50%, почти 60% в Японии.
Технические достижения в сфере развлечений, средствами малой механизации и транспорта, вместе с экономической средой, которые делают высококалорийную еду все более доступной и недорогой, привели к возникновению СД2 у детей и усложняют его лечение
СД2 в Северной Америке и Европе в большей степени затрагивает население с меньшим уровнем доходов, менее образованные родители, менее застрахованные. Этот социально-экономический уклон не был описан для азиатских пациентов с СД2.
Наследственность по диабету в 75% или более детей с СД2. Нарушение этих членов семьи в контроле веса и глюкозы является общим, в результате осложнений отношений у членов семьи, чувства фатализма и покорности у ребенка. Послушные в зоне риска.
Критерии диагностики сахарного диабета 2-го типа у детей и подростков, ISPAD (2000) в настоящее время дополнены.
Клинические:
- отягощенная наследственность (наличие СД 2 у родственников первой и второй линии родства); Наличие одного из родителей с СД2 имеют примерно 30-40% пожизненный риск развития диабета, и тех, у кого два родителя с СД2 имеют риск 70%. Кроме того, риск развития СД2 увеличивается в два — четыре раза если брат с СД2.
- длительное латентное течение, практически отсутствие клинических признаков; около трети больных СД2 диагностируется при рутинном лабораторном обследовании (обычно мочи) в рамках школьного обследования, а не в результате предъявления конкретных жалоб.
- экстремальное центральное ожирение и малоподвижность; около трети детей с СД2 имеют ИМТ больше 40 кг/м2, с указанием на морбидное ожирение, а 17% имеют ИМТ больше 45 кг/м2. В Японии, однако, ∼30% СД2 не страдают ожирением
- широко распространены пищевые расстройства.
- отсутствие склонности к кетозу, но встречались случаи кетоза и гиперосмолярности;
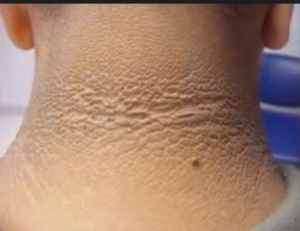 признаки ИР (acanthosis nigricans — потемнение кожи в крупных складках, папиломы, АГ, дислипидемия, синдром поликистозных яичников, жировой гепатоз, апноэ во сне, кандидозная инфекция). Гипертензия более распространена среди молодежи с СД2 по сравнению с СД1: 26% против 16%,
признаки ИР (acanthosis nigricans — потемнение кожи в крупных складках, папиломы, АГ, дислипидемия, синдром поликистозных яичников, жировой гепатоз, апноэ во сне, кандидозная инфекция). Гипертензия более распространена среди молодежи с СД2 по сравнению с СД1: 26% против 16%,- Возраст старше 10 лет, в среднем от 13 до 14 лет. Это совпадает с пиком физиологической пубертатной инсулинорезистентности, что может привести к появлению манифестного диабета у ранее компенсированных подростков.
- Чаще СД 2 типа у девочек, чем у мальчиков: соотношение составляет 1,7:1, независимо от расы
- 25% девочек с СД2 имеют вагинальные инфекции, что свидетельствует о глюкозурии
- Отмечены также тяжелые инфекции (остеомиелит и фарингит), ожирение, дизурию и энурез.
- Высокий риск развития ретинопатии в 42%, из них 90.1% классифицируются как “очень мягкая непролиферативная ретинопатия” (микроаневризмы или другая сосудистая патология, такая как интраретинальное кровоизлияние или «вата», а также инфаркт) и в 9,8% классифицируются как “умеренная непролиферативная ретинопатия” (микроаневризмы и другая сосудистая патология)
- Молодежь с СД2 также имеют более высокие показатели микроальбуминурии и последующей нефропатией, чем сверстники с СД1. Микроальбуминурия ( ≥20 мкг/мин) у 28% молодежи с СД-2 по сравнению 6% с СД1. 22% молодых людей с СД2 имели нарушение отношения альбумина к креатинину (≥30 мкг/мг), в отличие от всего 9,2% пациентов с СД1. Японские данные показывают 44.4% случаев нефропатии у молодежи СД2 по сравнению с 20,2% в СД1.
Параклинические:
- обязательные лабораторные – умеренная тощаковая гипергликемия (до 10 ммоль/л), постпрандиальная гипергликемия 10-14 ммоль/л, возможно наличие следов глюкозурии;
- дополнительные лабораторные – уровень HbA1c на момент обследования > 6,4%;
- отсутствие аутоиммунных признаков — аутоантител к β-клеткам, ГАД, инсулин-ассоциированному протеину — 2.
- Нормальный или даже повышенный уровень С-пептида и инсулина. Но снижение функции В-клеток прогрессирует в 3-4 раза быстрее, чем у взрослых как правило, в течении 3-х последующих лет.
- артериальная гипертония и дислипидемия являются широко распространенными среди молодежи с СД2. Повышенный уровень триглицеридов (65%), снижение ЛПВП (60%), повышенный апов (36%), и плотные ЛПНП (36%).
Тяжелая инсулинорезистентность сопровождается выраженной недостаточностью β-клеток, нарушением первой ( <75%) и второй фазы секреции инсулина (< 55%) у подростков с СД 2. Функция β-клеток по отношению к чувствительности к инсулину составляла < 85% среди молодежи с СД2.
По данным канадских исследователей 9% из 51 пациента с манифестацией СД 2 типа в детском возрасте к 18–33 годам погибли, 6% находились на диализе, у 2% больных были ампутированы пальцы стопы, у 2% – развилась слепота. Иногда сильное обезвоживание (гиперосмолярная кома, гипергликемия и гипокалиемия) может быть фатальным.
Рекомендации для диагностики СД 2 у молодых людей:
- Тестирование альбуминурии следует проводить в момент постановки диагноза и затем ежегодно. Повышенные уровни альбумина с мочой должно быть подтверждено на двух из трех образцов.
- Артериальное давление (АД) следует контролировать при каждом посещении согласно стандартизированным методикам для детей. Повышенное давление должно быть подтверждено в два дополнительных дня.
- Тестирование дислипидемии следует проводить только после установления диагноза при контроле и далее ежегодно.
- Оценка нежировой болезни печени должно быть сделано на момент постановки диагноза и затем ежегодно.
- Вопросы о половом созревании, нарушение менструального цикла должны быть оценены на момент постановки диагноза и затем регулярно.
- Обследование ретинопатии должно проводиться при постановке диагноза и затем ежегодно.
Диетические рекомендации включают в себя:
- Исключение сахаросодержащих безалкогольных напитков и соков в больших количествах. Полная ликвидация этих напитков и замена водой.
- Избегая чрезмерно строгие диеты, не использовать пищу для вознаграждения.
- питание следует принимать по графику, в одно месте, никакой другой активности (телевизор, учеба, чтение, и игра), желательно с семьёй.
- Еда и закуски должны быть поданы в тарелку или миску, не употреблять в пищу прямо из коробки.
- Ограничение доступа к еде с высоким содержанием жиров, высокой калорийности, чтение этикеток и контроль закупок.
Обратите внимание, рекомендации по белковому питанию скрыты!
Такое чрезвычайно агрессивное в отношении сосудистых осложнений течение СД 2 типа, диагностированного в детском и подростковом возрасте, требует проведения своевременного, патогенетически обоснованного эффективного лечения.
В лечении применяли метформин, чтобы минимизировать желудочно-кишечный дискомфорт, метформин должен титруют медленно, начиная с 500 мг ежедневно перед сном в течение недели, и если переносится без побочных эффектов, доза может быть увеличена до 500 мг два раза в день во время еды, а затем на 500 мг/сут каждую неделю. Эффективные дозы около 2000 мг/сут с максимальной рекомендуемой суточной дозе 2550 мг.
Использование препаратов сульфонилмочевины связано с повышенным риском гипогликемии у подростков




